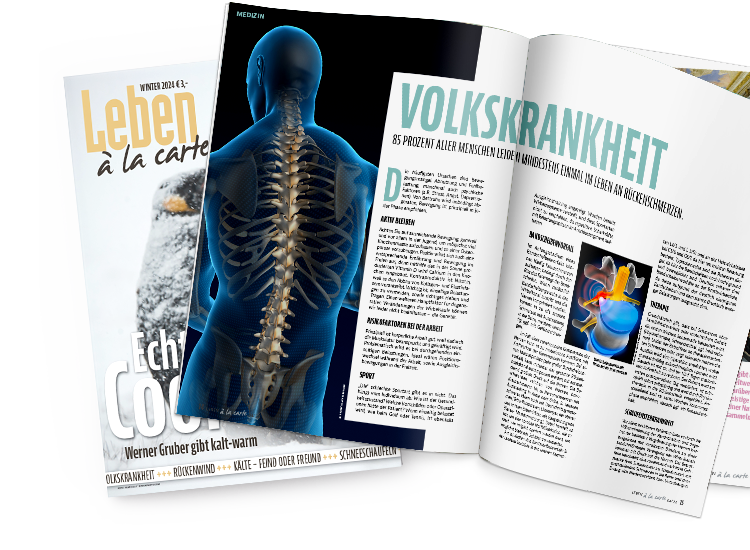
Volkskrankheit
85 Prozent aller Menschen leiden mindestens einmal im Leben an Rückenschmerzen.

Text: Dr. Pierre-Pascal Girod, Facharzt für Neurochirurgie
Die häufigsten Ursachen sind Bewegungsmangel, Abnutzung und Fehlbelastung, manchmal auch psychische Faktoren (z.B. Stress, Angst, Depressionen). Von Bettruhe wird unbedingt abgeraten, Bewegung ist prinzipiell in jeder Phase empfohlen.
Aktiv bleiben
Achten Sie auf ausreichende Bewegung, generell und vor allem in der Jugend, um möglichst viel Knochenmasse aufzubauen und so einer Osteoporose vorzubeugen. Positiv wirkt sich auch eine entsprechende Ernährung und Bewegung im Freien aus, denn mithilfe des in der Sonne produzierten Vitamin D wird Calcium in den Knochen eingebaut. Kontraproduktiv ist Nikotin, weil es den Abbau von Kollagen- und Elastinfasern vorantreibt. Wichtig ist, einseitige Belastungen zu vermeiden, sowie richtiges Heben und Tragen. Einen weiteren Hauptfaktor für degenerative Veränderungen der Wirbelsäule können wir leider nicht beeinflussen – die Genetik.
Risikofaktoren bei der Arbeit
Prinzipiell ist körperliche Arbeit gut, weil dadurch die Muskulatur beansprucht und gekräftigt wird. Problematisch wird es bei durchgehenden einseitigen Belastungen. Ideal wären Positionswechsel während der Arbeit, sowie Ausgleichsbewegungen in der Freizeit.
Sport
„Die“ schlechte Sportart gibt es in nicht. Das hängt vom Individuum ab: Wie ist der Gesundheitszustand? Welche Vorschäden oder Operationen hatte der Patient? Wenn einseitig belastet wird, wie beim Golf oder Tennis, ist ebenfalls Ausgleichstraining angezeigt. Wurden bereits Wirbelsegmente versteift, sind diese Sportarten nicht zu empfehlen, da repetitive Scherkräfte mit Belastungsspitzen im Anschlusssegment auftreten.
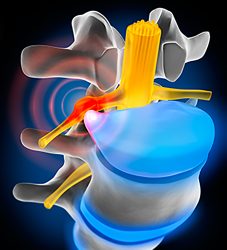
Bandscheibenvorfall
Im Anfangsstadium eines Bandscheibenvorfalls können häufig Kreuzschmerzen auftreten, bedingt durch den Riss des Faserrings der Bandscheibe. Wenn zusätzlich Bandscheibengewebe in den Wirbelkanal austritt und die Nerven komprimiert werden, kommt es zu oft starken Schmerzen mit Ausstrahlung in die Beine, meistens einseitig ggf. mit Gefühlsstörungen.
Im Fall einer zunehmenden Kompression der Nerven kann es zu motorischen Ausfällen mit Kraftverlust der Kennmuskeln kommen. Bei einem Massenprolaps (sehr großer Bandscheibenvorfall) kann mitunter der gesamte Rückenmarkskanal austamponiert werden, mit entsprechend großem Druck auf die Nerven. Die Beschwerden reichen von Nacken bzw.-
Kreuzschmerzen bis zu Nervenschmerzen mit Ausstrahlung in Arme oder Beine, in seltenen schweren Fällen auch mit Querschnittsymptomen (Tetra-Paraparesen, Lähmungen der oberen und unteren Extremitäten mit Gangstörung und Blasen- Mastdarmstörung). Dabei handelt es sich um eine absolute Notfallindikation, die so rasch wie möglich operiert werden muss, um möglichst bleibende Schäden zu vermeiden.
Am häufigsten sind Bandscheibenvorfälle in der Lendenwirbelsäule in den unteren Segmenten L4/5 und L 5/S1 und an der Halswirbelsäule bei C5/6 und C6/7, da hier am meisten Belastung besteht. Typischerweise sind die Patienten jünger, da hier die Bandscheiben noch hoch/gesund und beweglicher sind. Deutlich seltener sind Bandscheibenvorfälle an der Brustwirbelsäule, da diese aufgrund der deutlich niedrigeren Bandscheiben und dem starren Brustkorb weniger Belastungen ausgesetzt sind.
Therapie
Grundsätzlich gilt, dass bei Schmerzen ohne Sensibilitätsverlust oder motorischem Defizit die ersten Wochen konservativ behandelt wird. (Physiotherapie, Schmerzmittel, ggf. Infiltrationen). Leidet der Betroffene an therapieresistenten Schmerzen oder zeigt relevante motorische Ausfälle wird eine Operation empfohlen, wobei standardmäßig mikrochirurgisch operiert wird. Danach ist mit ca. drei bis fünf Tagen stationärem Aufenthalt zu rechnen. Der Patient wird am ersten postoperativen Tag mobilisiert, ist prinzipiell sofort selbständig und wird durch Physiotherapie in die Rückenschule eingeführt. Anschließend sind ca. sechs Wochen Schonungsphase empfohlen, danach ggf. ein Rehaaufenthalt.
Schaufensterkrankheit
Vor allem bei älteren Patienten kann es durch die Höhenminderung der Bandscheiben und degenerativ bedingter Vergrößerung der kleinen Wirbelgelenke mit verdickten Bändern zu einer sanduhrförmigen Verengung des Wirbelkanals kommen mit Druck auf die Nerven. Der Betroffene beschreibt eine zunehmend verkürzte Gehstrecke (von Schaufenster zu Schaufenster) mit ausstrahlenden Schmerzen in die Beine und dem Zwang sich Niederzusetzen bzw. Vorzubeugen, um Erleichterung zu erfahren. Wenn der Leidensdruck zu groß wird, kann diesen Patienten mit einer mikrochirurgischen Operation geholfen werden, wobei die Patientenzufriedenheit aufgrund der wiedergewonnenen Mobilität sehr hoch ist. Der stationäre Aufenthalt ist ebenfalls ca. drei bis fünf Tage mit Rückenschule und ca. sechs Wochen Schonungsphase.
Im Fall einer zusätzlichen Instabilität mit starken Kreuzschmerzen kann das Verfahren mit einer Stabilisierungsoperation kombiniert werden. Die Patienten sind in der Regel drei bis sieben Tage im Krankenhaus und haben mit einer sechs bis zwölfwöchigen Erholungsphase zu rechnen.
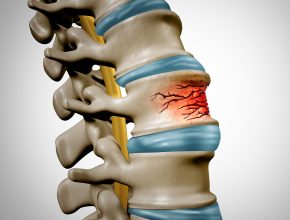
Gleitwirbel
Die häufigsten Formen sind:
- Die Pseudolisthese oder degenerative Listhese
Dies ist die Folge von meist degenerativen Veränderungen, die zu einem segmentalen Wirbelgleiten und häufig zusätzlicher Stenose (Wirbelkanaleinengung) führen. - Spondylosithesis vera
Das „echte Wirbelgleiten“ ist gekennzeichnet durch eine meist erworbene Unterbrechung der Interartikularportion (Isthmus). Eingeteilt werden diese Gleitwirbel nach Schweregrad (I°-V° nach Meyerding).
Verständlicherweise kann es mit der Zunahme des Gleitens (III°-V°) zu teils gravierenden neurologischen Ausfallserscheinungen kommen. Im Vordergrund stehen tiefsitzende Kreuzschmerzen mit oder ohne Ausstrahlung bzw. Funktionsausfall in den unteren Extremitäten. Gezielte Physiotherapie, sowie Lebensstiladaptierung stehen immer an erster Stelle. Bei starken therapieresistenten Schmerzen oder neurologischem Defizit besteht eine Indikation zur Stabilisierungsoperation, einer sogenannten „Versteifung“ der Wirbelkörper.
Wirbelbruch
Am häufigsten entstehen Wirbelfrakturen im Bereich der Brust- und Lendenwirbelsäule durch indirekte Traumen (Stürze) oder Bagatelltraumen bei Osteoporose (z. B beim Heben eines großen Blumentopfes) mit einschießender Schmerzsymptomatik. Bei Hochenergietraumata kann es zu deutlich komplexeren Verletzungsmustern kommen wie Trümmerbrüchen, Wirbelsäulenzerreißung mit teils schwerem neurologischem Defizit. Verletzungen bzw. Brüche im Bereich der Halswirbelsäule sind seltener allerdings auch meist dramatischer bezüglich der neurologischen Symptomatik. Zur Diagnosefindung kommen bildgebende Verfahren zum Einsatz.
Je nach Verletzungsmuster sind unterschiedliche Behandlungskonzepte sinnvoll. Physiotherapie, Schmerztherapie und eventuell ein Mieder, falls indiziert minimalinvasive Verfahren wie Wirbelkörperzementierung bis hin zur Versteifungsoperation mit Dekompression (Entlastung) des Wirbelkanals und der Nerven. Bei verzögerter Diagnosestellung oder posttraumatisch entstandener Fehlstellung wie ausgeprägter Kyphosebildung (Buckel) mit starken therapieresistenten Schmerzen und/oder neurologischem Defizit können komplexe Wiederaufrichtungseingriffe (Korrekturspondylodese) notwendig werden.
Zusammenfassend kann man sagen, die meisten Beschwerden können mit Bewegungstherapie und ggf. Schmerzmittel deutlich verbessert werden. Die moderne Wirbelsäulenchirurgie hat ihren Schrecken verloren. Heutzutage können wir auch schwere Wirbelsäulenerkrankungen so verbessern, dass die Lebensqualität der Patienten deutlich steigt, allerdings ist nichts besser als die gesunde Wirbelsäule. Deshalb bleiben Sie aktiv!